液暗带是什么(脑出血不良预后的影像学评估,你了解多少?丨临床必备)
Posted
篇首语:登山则情满于山,观海则意溢于海。本文由小常识网(cha138.com)小编为大家整理,主要介绍了液暗带是什么(脑出血不良预后的影像学评估,你了解多少?丨临床必备)相关的知识,希望对你有一定的参考价值。
液暗带是什么(脑出血不良预后的影像学评估,你了解多少?丨临床必备)

导读
脑出血是一种发病急、病情凶险、病死率及致残率高的急性脑血管病。应尽早评估病情发展和临床预后,指导制订治疗方案并采取干预措施,进而改善预后效果。影像学诊断脑出血具有方便、快捷、准确的优势,本文将对脑出血不良预后的影像评估进行阐述。
脑出血的现状
➤ 较高发病率:脑卒中患者中约10%-20%
➤ 较高死亡率:高达35%-52%(30天)
➤ 较高致残率:存活的患者仅20%能够生活自理
➤ 医疗负担重:120万/年新发病例,发病趋于年轻化,82.5%住院治疗
脑出血不良预后的因素
脑出血主要造成两方面损伤:(1)脑出血机械性损伤,包括出血部位、血肿体积、脑疝形成;(2)脑出血继发性损害,包括脑出血早期血肿扩大、血肿周围区微循环状态、血肿周围区血脑屏障损伤情况、脑静脉引流。这些损伤都是造成脑出血患者不良预后的因素。
1. 脑出血部位
(1)出血量在30-60ml:
➤ 深部出血30天死亡率为64%
➤ 脑叶出血30天死亡率为60%
➤ 小脑出血30天死亡率为75%
(2)出血量少于30ml:
➤ 深部出血30天死亡率为23%
➤ 脑叶出血30天死亡率为7%
➤ 小脑出血30天死亡率为57%
2. 血肿体积
➤ 血肿体积越大,患者发生不良预后的风险越大
➤ 血肿体积达18ml是神经系统功能恶化的“临界点”
➤ 血肿体积超过32ml时,脑出血患者死亡率明显升高
3. 早期血肿扩大
➤ 血肿扩大是影响脑出血患者预后的重要因素
➤ 血肿体积每增加10%,死亡率增加5%,功能良好率降低18%
➤ 血肿扩大的发生率为20%-38%,高发时间是发病后6h内,24h后几乎不再发生
➤ Broot标准:两次CT比较,血肿体积增大超过基线体积33%(12.5ml)
4. 血肿破入脑室
➤ 脑出血破入脑室可使死亡率从0%-20%增加至60%-70%,将脑室内20ml的出血量称为“致死量”
➤ 所有死亡的病人都有脑室内出血,脑出血破入脑室是急性昏迷的最常见原因
5. 脑疝
➤ 脑出血严重的不良预后是脑疝
➤ 脑疝也是脑出血患者死亡最主要的因素
6. 低灌注损伤
➤ 低灌注损伤是脑出血继发性损害
➤ 血肿周围损伤区-“血肿周围半暗带”
➤ 在脑出血急性、亚急性期和慢性期,血肿周围存在低灌注梯度;低灌注区脑血流变化与血肿体积密切相关
7. 血脑屏障损伤
➤ 血肿周围区血脑屏障损伤是继发性脑水肿形成的结构基础
➤ 血脑屏障通透性增加是影响脑出血临床预后的重要指标
8. 脑微出血
➤ 长期高血压:高血压患者CMBs的发生率为39.6%,非高血压患者CMBs发生率为10.2%
➤ 在自发性脑出血患者中,发生率为47%-80%
➤ 脑微出血的临床意义:作为出血性小血管病的标志,预测症状性脑出血的风险。
脑出血的影像学评价
目前对于影像学评价高血压脑出血不良预后,采用的主要影像学技术是一站式(多模)CT检查:CT+CTA+CTP+CTV。
➤ CT平扫:出血量、脑疝;
➤ CTA:除外动脉瘤、脑血管畸形出血;原始图像可以预测血肿早期扩大
➤ CTP:血肿周围区微循环、血脑屏障
➤ CTV:大脑静脉、静脉窦引流
血肿扩大的预测
1. 到达医院时间
➤ 患者发病3h内行基线CT检查:血肿扩大发生率为30.3%
➤ 患者发病3-6h行基线CT检查:血肿扩大发生率为12.1%
➤ 早期达到医院(≤6h)可以增加血肿扩大的发现率
2. 血肿体积
➤ 基线CT血肿体积对血肿扩大具有预测价值
➤ 高血压脑出血不良预后预警的重要指标
➤ 基线CT血肿体积越大,发生血肿扩大的风险越大,预示脑出血不良预后
3. 形态和密度
➤ 单一血管破裂出血,血肿边缘规则,密度均匀
➤ 多灶性脑出血,血肿形态不规则、密度不均匀
➤ 不规则的血肿形态和不均匀的血肿密度提示活动性出血
➤ 血肿的形态和密度是预测早期血肿扩大的重要指标
血肿形状分一般分为三种:圆形,边缘光滑圆润;不规则形,边缘不规则 / 呈结节状;分离型,血肿内可见腔隙,内见液平。2009 年 Barras 等按血肿形状及密度将其分为二类5型(见下图)。
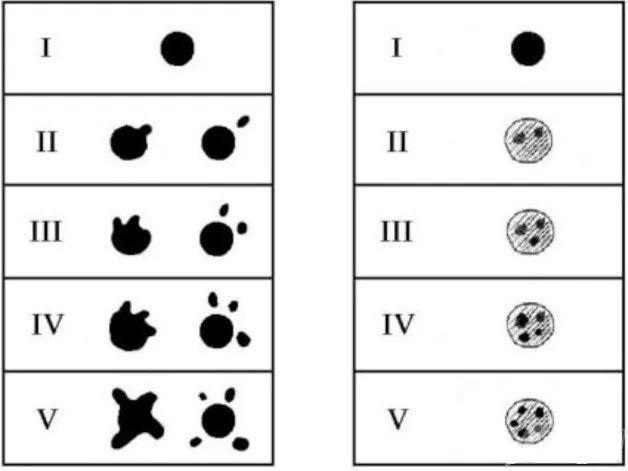
图1 左侧为按形状分类,右侧为按密度分类
预测血肿扩大的影像特征
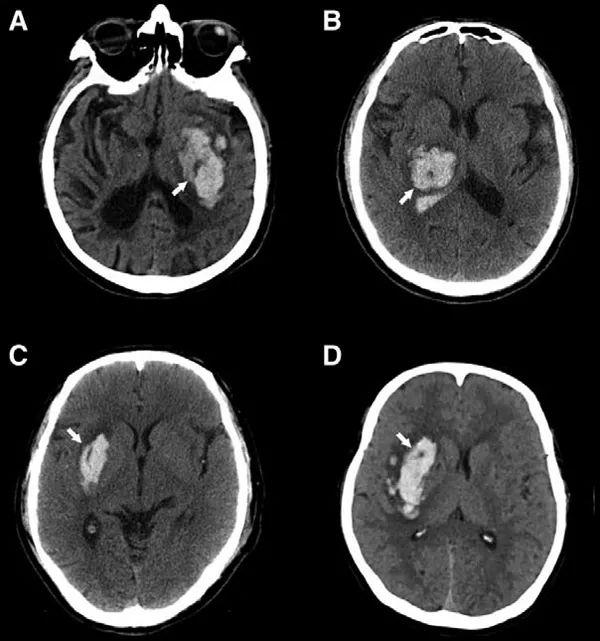
1. 黑洞征
黑洞征(Black Hole Sign)为一种特殊类型的漩涡征,是一种基于CT平扫,能独立预测血肿扩大的影像学指标。其定义为:(1)包裹于血肿内的相对低密度区域;(2)黑洞可为圆形、椭圆形或条状,但与周围脑卒中完全分离;(3)低密度区域边界清晰;(4)与周围区域HU值相差至少28HU。
“黑洞征”对血肿早期扩大预测的敏感性、特异性、阳性预测率及阴性预测率达到了31.9%、94.1%、73.3%及73.2%。
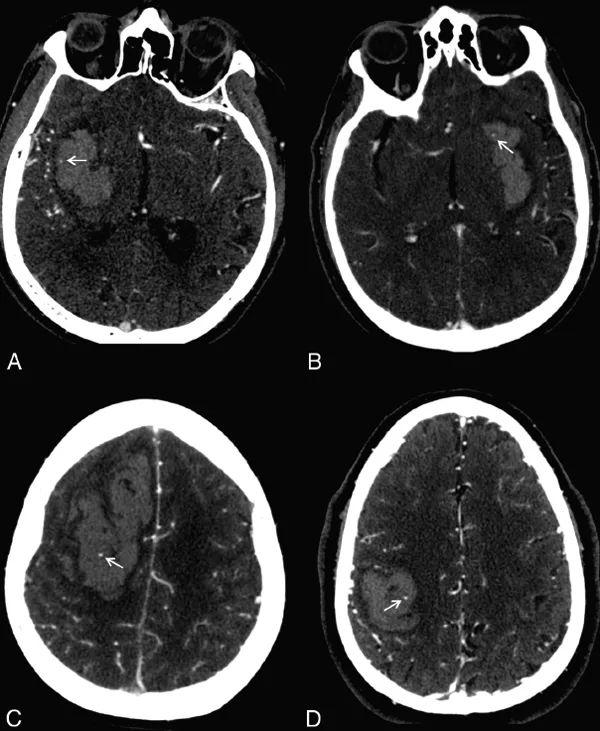
2. 点征
点征(Spot Sign)在临床上用的比较多,是以碘对比剂外渗作为标记物预测血肿扩大。所谓点征就是在CTA、CTP原始图像上有高密度的“亮点”。CT对比剂外渗是血肿扩大的独立预测因素,其敏感性高达91%,特异性89%,阳性预测值77%,阴性预测值96%。
来源:周剑:脑出血不良预后的影像学评价. CSC2019.
➤ 较高发病率:脑卒中患者中约10%-20%
➤ 较高死亡率:高达35%-52%(30天)
➤ 较高致残率:存活的患者仅20%能够生活自理
➤ 医疗负担重:120万/年新发病例,发病趋于年轻化,82.5%住院治疗
脑出血主要造成两方面损伤:(1)脑出血机械性损伤,包括出血部位、血肿体积、脑疝形成;(2)脑出血继发性损害,包括脑出血早期血肿扩大、血肿周围区微循环状态、血肿周围区血脑屏障损伤情况、脑静脉引流。这些损伤都是造成脑出血患者不良预后的因素。
1. 脑出血部位
(1)出血量在30-60ml:
➤ 深部出血30天死亡率为64%
➤ 脑叶出血30天死亡率为60%
➤ 小脑出血30天死亡率为75%
(2)出血量少于30ml:
➤ 深部出血30天死亡率为23%
➤ 脑叶出血30天死亡率为7%
➤ 小脑出血30天死亡率为57%
2. 血肿体积
➤ 血肿体积越大,患者发生不良预后的风险越大
➤ 血肿体积达18ml是神经系统功能恶化的“临界点”
➤ 血肿体积超过32ml时,脑出血患者死亡率明显升高
3. 早期血肿扩大
➤ 血肿扩大是影响脑出血患者预后的重要因素
➤ 血肿体积每增加10%,死亡率增加5%,功能良好率降低18%
➤ 血肿扩大的发生率为20%-38%,高发时间是发病后6h内,24h后几乎不再发生
➤ Broot标准:两次CT比较,血肿体积增大超过基线体积33%(12.5ml)
4. 血肿破入脑室
➤ 脑出血破入脑室可使死亡率从0%-20%增加至60%-70%,将脑室内20ml的出血量称为“致死量”
➤ 所有死亡的病人都有脑室内出血,脑出血破入脑室是急性昏迷的最常见原因
5. 脑疝
➤ 脑出血严重的不良预后是脑疝
➤ 脑疝也是脑出血患者死亡最主要的因素
6. 低灌注损伤
➤ 低灌注损伤是脑出血继发性损害
➤ 血肿周围损伤区-“血肿周围半暗带”
➤ 在脑出血急性、亚急性期和慢性期,血肿周围存在低灌注梯度;低灌注区脑血流变化与血肿体积密切相关
7. 血脑屏障损伤
➤ 血肿周围区血脑屏障损伤是继发性脑水肿形成的结构基础
➤ 血脑屏障通透性增加是影响脑出血临床预后的重要指标
8. 脑微出血
➤ 长期高血压:高血压患者CMBs的发生率为39.6%,非高血压患者CMBs发生率为10.2%
➤ 在自发性脑出血患者中,发生率为47%-80%
➤ 脑微出血的临床意义:作为出血性小血管病的标志,预测症状性脑出血的风险。
目前对于影像学评价高血压脑出血不良预后,采用的主要影像学技术是一站式(多模)CT检查:CT+CTA+CTP+CTV。
➤ CT平扫:出血量、脑疝;
➤ CTA:除外动脉瘤、脑血管畸形出血;原始图像可以预测血肿早期扩大
➤ CTP:血肿周围区微循环、血脑屏障
➤ CTV:大脑静脉、静脉窦引流
1. 到达医院时间
➤ 患者发病3h内行基线CT检查:血肿扩大发生率为30.3%
➤ 患者发病3-6h行基线CT检查:血肿扩大发生率为12.1%
➤ 早期达到医院(≤6h)可以增加血肿扩大的发现率
2. 血肿体积
➤ 基线CT血肿体积对血肿扩大具有预测价值
➤ 高血压脑出血不良预后预警的重要指标
➤ 基线CT血肿体积越大,发生血肿扩大的风险越大,预示脑出血不良预后
3. 形态和密度
➤ 单一血管破裂出血,血肿边缘规则,密度均匀
➤ 多灶性脑出血,血肿形态不规则、密度不均匀
➤ 不规则的血肿形态和不均匀的血肿密度提示活动性出血
➤ 血肿的形态和密度是预测早期血肿扩大的重要指标
血肿形状分一般分为三种:圆形,边缘光滑圆润;不规则形,边缘不规则 / 呈结节状;分离型,血肿内可见腔隙,内见液平。2009 年 Barras 等按血肿形状及密度将其分为二类5型(见下图)。

图1 左侧为按形状分类,右侧为按密度分类
1. 黑洞征
黑洞征(Black Hole Sign)为一种特殊类型的漩涡征,是一种基于CT平扫,能独立预测血肿扩大的影像学指标。其定义为:(1)包裹于血肿内的相对低密度区域;(2)黑洞可为圆形、椭圆形或条状,但与周围脑卒中完全分离;(3)低密度区域边界清晰;(4)与周围区域HU值相差至少28HU。
“黑洞征”对血肿早期扩大预测的敏感性、特异性、阳性预测率及阴性预测率达到了31.9%、94.1%、73.3%及73.2%。

2. 点征
点征(Spot Sign)在临床上用的比较多,是以碘对比剂外渗作为标记物预测血肿扩大。所谓点征就是在CTA、CTP原始图像上有高密度的“亮点”。CT对比剂外渗是血肿扩大的独立预测因素,其敏感性高达91%,特异性89%,阳性预测值77%,阴性预测值96%。

